当院のインプラント治療にご理解を頂き賛同される歯科医師様の賛同を求めます。
賛同して頂く歯科医師の先生方へメッセージをお願い致します。
当院のインプラント治療にご理解を頂き賛同される歯科医師様の賛同を求めます。
賛同して頂く歯科医師の先生方へメッセージをお願い致します。
例えば、当時は、自らの目でしっかり術野を確認することが原則でした。それをあらためて見直すことが、確実性の高いインプラント治療を行うためには必要なのです。
現在ではCT画像をベースにしたコンピューターシュミレーションや、埋入位置を事前に定めるガイドステントなどを用いて切開せずにインプラントを埋入する、フラップレスと呼ばれる治療も登場しています。
しかし、実際にはCTだけでは、骨の状態すべてを知るのは困難だと言われています。僅かな誤差が発生するだけでなく、歯の根の欠片の残存、膿の袋の残存などが生じていることさえあり得えます。医科で用いられる内視鏡とは異なり、歯科のドリルは先端にカメラがついているわけではないため、そうした状態を目視せずに気付くことは困難です。
診断画像との相違や、一人ひとり異なる骨の形状を自身の目や指先の感覚で確認しながらインプラントを正しく埋入すること。それが導入当初から揚げられていた基本原則であり、そこに手術野を拡大して目視できるマイクロスコープなどの新しい技術を応用していく事が重要です。
マイクロスコープなら、インプラントの内部の細部まで確認できると共に、その画像を患者さんにもお見せしてお互いにその情報を共有することによって安心できる治療につながります。
インプラント内部の清潔性を保つこともまた、開発当初より唱えられていました。骨に埋入されたインプラントの内部はネジ状になっており、アバットメントと呼ばれる人工歯との連結部分を固定できるようになっています。内部が汚染されていれば、感染の温床や緩みの原因になるため、血液や骨の欠片、唾液などをすべて取り除いた乾燥状態にした上で、アバットメントを固定することが重要です。それがフラップレスなどの治療法では不十分に行われています。
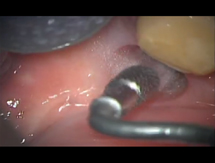 私は、ネジ穴を確実に清掃できるよう、専用のブラシを開発しました。これは、インプラントの大きさに合わせて作ってあり、医療機器としても承認を受けています。
私は、ネジ穴を確実に清掃できるよう、専用のブラシを開発しました。これは、インプラントの大きさに合わせて作ってあり、医療機器としても承認を受けています。
そして、内部に加え、インプラントとアバットメントに隙間を作らないこともまた、清潔性を保つためには重要です。この隙間はマイクロギャップと呼ばれており、主に骨がインプラントとアバットメントの接合部分にまで被されることによって生じやすい。
マイクロスコープで細部まで確認しながら骨を正しく形成してインプラントとの境界面を明確にしていくことで、マイクロギャップが起こらないようにしている。骨をきれいに形作ることで、歯肉の厚みももたらされる。そうなれば、ブラシなどで清掃しても出血しないような、丈夫で健康なインプラント周囲粘膜が獲得できます。

現在の多くの2回法インプラントシステムにおいて、インプラント埋入に対する一次手術の術式はほとんどその考えにおいて同一である。
しかし、現在数々のインプラントシステムにおいて、長期的安定した予後を確立する為に、さまざまな、改良が行われている。
その主たる改良は、下記の2点である。
しかし、現在どのインプラントシステムにおいても、完全に完成されたシステムは存在しない。 私は、現在マイクロスコープを臨床に用いる事で、いくつかの問題点を感じている。
 のインプラント本体とアバットメントの連結様式だが、それぞれのインプラントシステムの目指している目標は同じである。
のインプラント本体とアバットメントの連結様式だが、それぞれのインプラントシステムの目指している目標は同じである。
それは、
の2つに要約されると考える。
その為に、各社がそれぞれに異なるシステムを展開している。
その優劣は私達には判断はできない。
その優劣を考える前に基本的なそのシステムの情報を、知らされていないからである。
今回の発表では![]() のインプラント本体と上部構造の接合時の条件について考えるにあたり、もっとも大切な事は2次手術が完全な状態で行なわれる事だということを、私の問題症例を通じ述べてみたい。
のインプラント本体と上部構造の接合時の条件について考えるにあたり、もっとも大切な事は2次手術が完全な状態で行なわれる事だということを、私の問題症例を通じ述べてみたい。
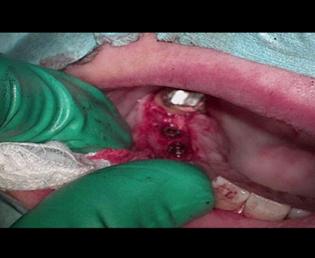
この症例は、平成13年に抜歯直後に埋入されたGBRを伴なった症例である。
インプラント埋入及びGBRは通法通り行なった。
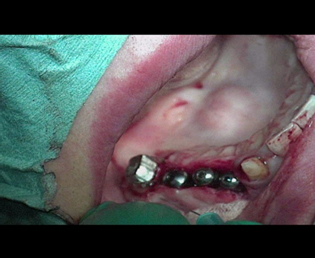
しかし、アバットメント装着時に右側アバットメントの僅かな間隙に気が付かずに補綴してしまった。
結果、術後2年目から、骨吸収がみられ歯肉にも腫張が見られる様になり、現在も予後は良いとは言えない。
【この症例の問題点】
アバットメントの印象は正確に行なわれたが、アバットメント装着時にアバットメントが骨に接触し完全にインプラント体に接合していなかったため、マイクロギャップが出き、予後不良を起こしてしまった。
アバットメントを装着する前段階において
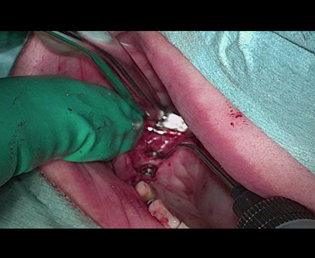
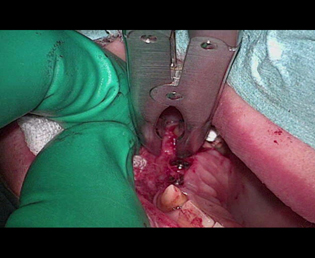
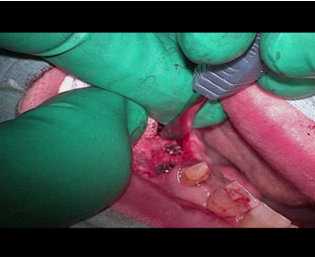
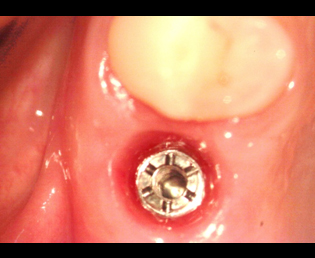
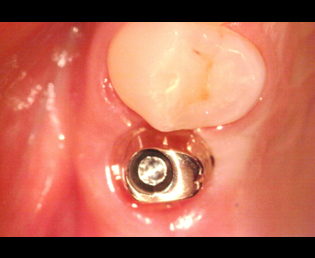
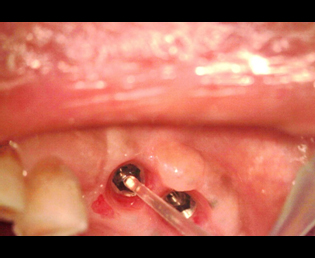
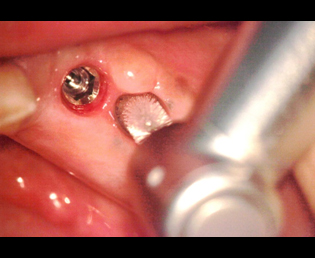
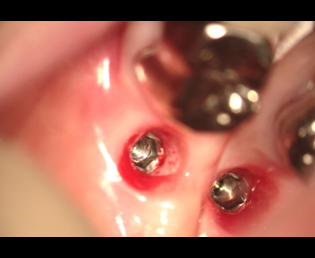
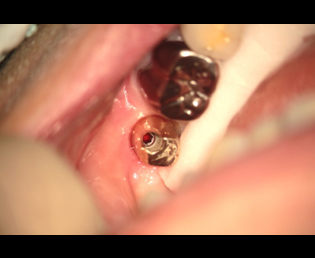
現在、解決方法で述べた事は、マイクロスコープを用いる事により、ほぼ解決することができる。
その様な事から、予後を良好にする為にはインプラント本体に上部構造物を装着する場合、骨及び、周囲歯肉の適切な環境を造ることが必要だ。
その条件を造る事が、2次手術の目的と考える。
以上、3条件を満たすことが、インプラント本体と上部構造物を装着する為に必要な事と思う。その事がマイクロムーブメント、マイクロギャップを出さない為に必要だと考える。
インプラント手術の術式において、1次手術の術式はほぼ完成されている。しかし、長期的なインプラント治療の良好な予後を確立する為には2次手術にも、
が術式として必要と考えられる。
インプラント宣言に賛同して頂くには会員登録が必要です
会員登録は ⇒ こちら